当院では2018年より高度肥満症や肥満関連疾患に対する治療として減量・代謝改善手術を導入しました。これに合わせて2019年4月からは特殊外来として減量・代謝改善手術外来が始まり、多数の方に外来受診いただいております。さらに、2023年9月からは減量治療や減量・代謝改善手術のことをもっと知っていただく機会として、減量患者会『すまいる会』を始めております。ここでは当院での減量・代謝改善手術についてご紹介させていただきます。
病的肥満と減量・代謝改善手術
肥満は高血圧症・糖尿病・睡眠時無呼吸症候・脂質異常症などの生活習慣病をはじめとする数多くの疾患(肥満関連疾患)の危険因子であり生命予後に大きな影響を与える重要な因子として知られています。
これら様々な疾患を合併した病態は肥満症と呼ばれ、治療の対象になります(図1:肥満関連疾患)。

現在、世界人口の約3割にあたる21億人あまりは過体重もしくは肥満とされており、肥満は世界規模で取り組むべき危急の問題となっています。日本では従来治療を必要とする肥満は少ないとされてきましたが、現在では食生活やライフスタイルの欧米化に伴い、肥満人口は確実に増加傾向にあり、高度の肥満の方も増加しています。さらに、日本人における肥満の問題点としては、欧米より軽度の肥満で糖尿病などの肥満関連疾患を発症することにあります。
減量・代謝改善手術は、糖尿病や睡眠時無呼吸症候群など肥満に伴う合併症の改善を目的とした手術で、そのままだと近い将来様々な合併症により命を落とすような危険性があり、今まで内科的治療がうまくいかなかった方々を対象としています。しかし、減量・代謝改善手術は決して安易に行うものではありません。
手術をうければすべてが解決するというわけではなく,術後も様々な治療に対して充分な意欲を持つことが大切です。このため減量手術への理解が十分でないと,長期間にわたる食事療法や運動療法などが続けられず,その効果が得られず術後後遺症で苦しむ可能性もあります。
減量・代謝改善手術の種類
減量・代謝改善手術にも様々な種類があり、日本では主に4種類(腹腔鏡下スリーブ状胃切除術、腹腔鏡下調節性胃バンディング術、腹腔鏡下ルーワイ胃バイパス術、腹腔鏡下スリーブバイパス術)が行われていますが、保健適用で行えるのは腹腔鏡下スリーブ状胃切除術と腹腔鏡下スリーブバイパス術のみです(図2:減量・代謝改善手術の種類)。
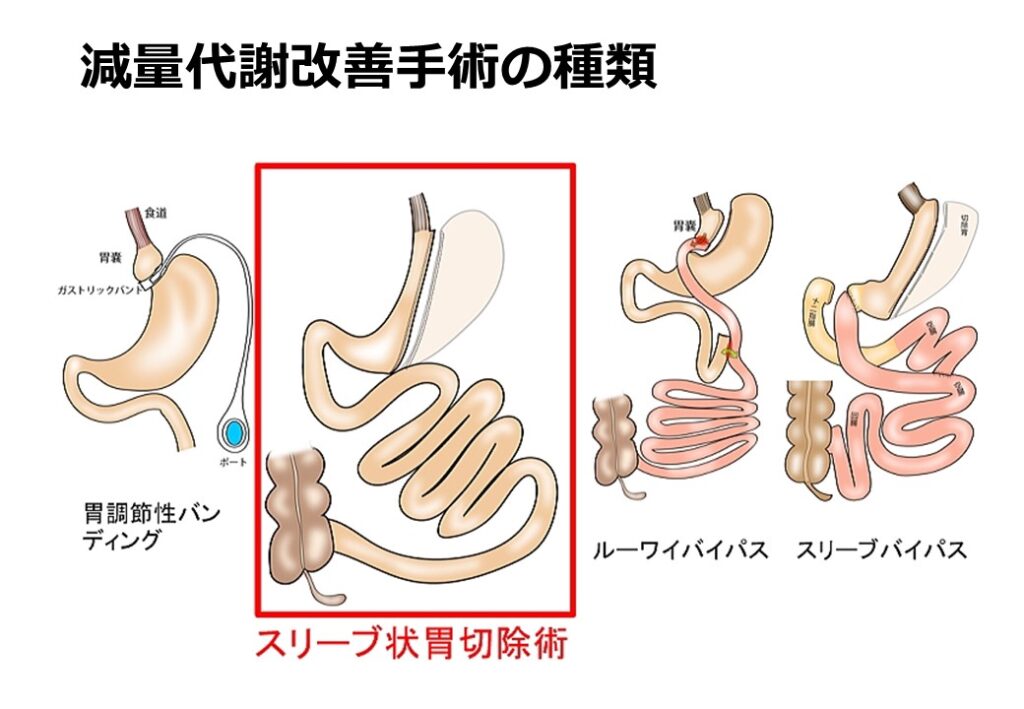
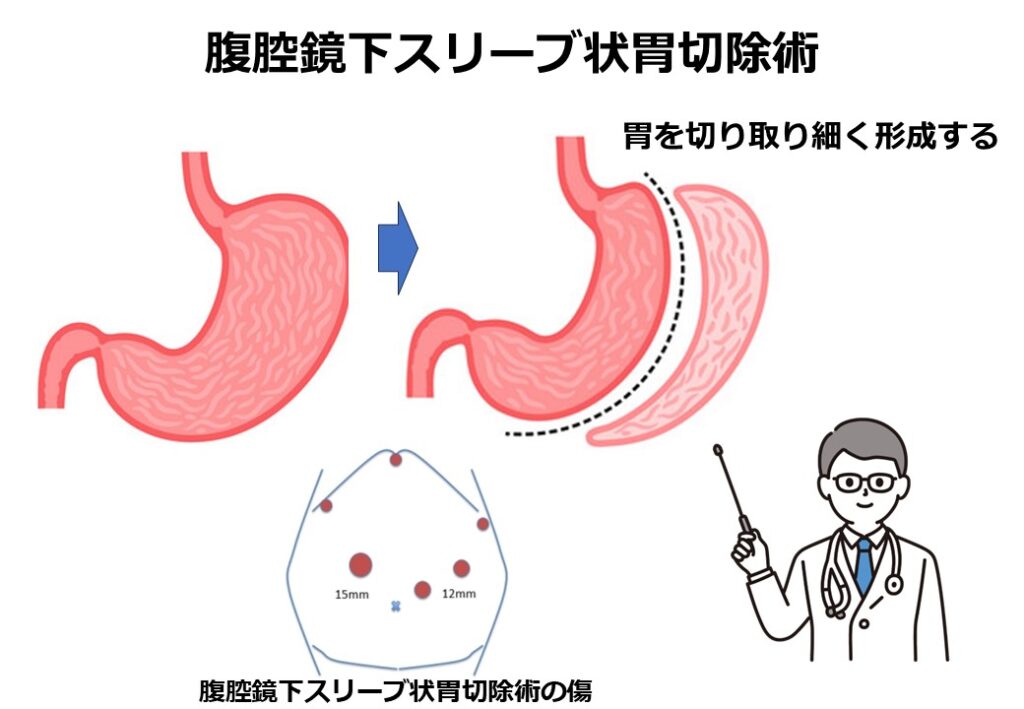
しかし、腹腔鏡下スリーブバイパス術は施設条件が厳しく、当院では、腹腔鏡下スリーブ状胃切除術のみを行っています(図3:腹腔鏡下スリーブ状胃切除術)。
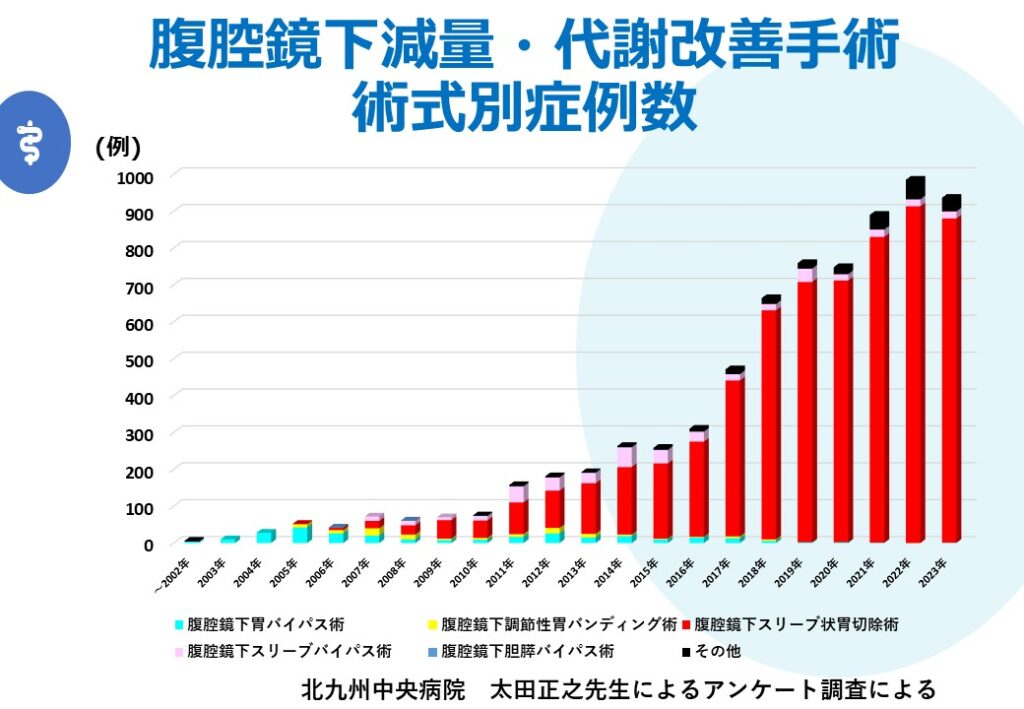
実際本邦の集計で見ると、現在の日本では年間約900件ほどの減量・代謝改善手術が行われていますが、そのほとんどが腹腔鏡下スリーブ状胃切除術であることが報告されています(図4:日本における減量・代謝改善手術の手術件数)。
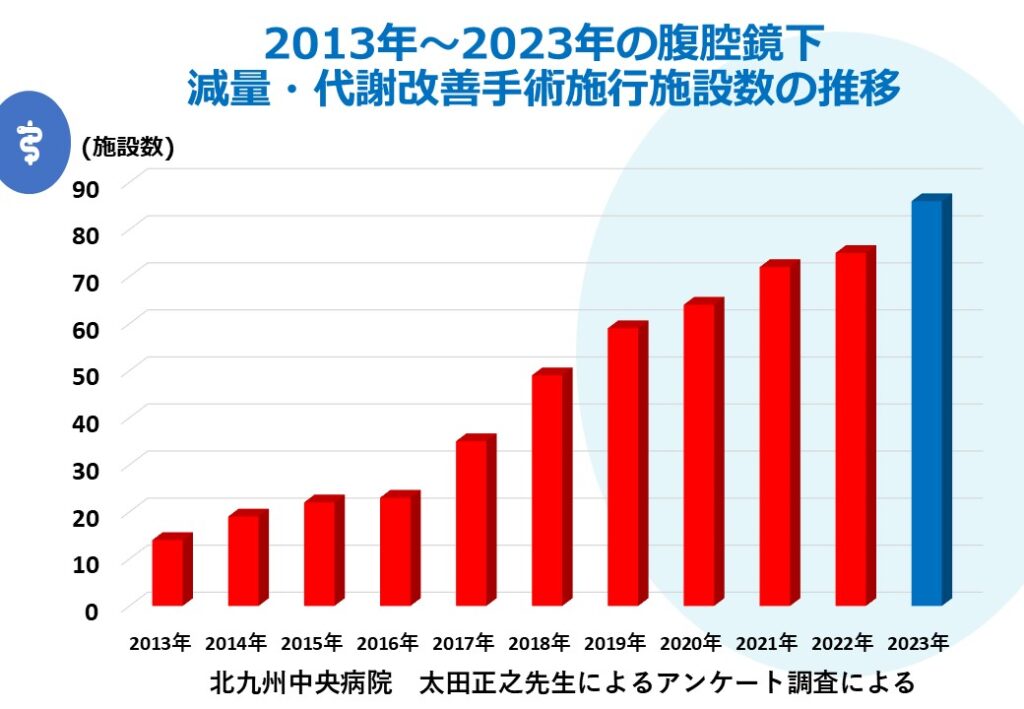
また、減量・代謝改善手術を行なっている施設は年々増加しており、2023年で当院を含め86施設で、今後増加するとされています(図5:減量・代謝改善手術の手術施行施設数の推移)。
当院では2018年より腹腔鏡下スリーブ状胃切除術を導入し、2024年末までに46件の手術を行なってきました。
腹腔鏡下スリーブ状胃切除術は、お腹に数か所の穴(ポート)をあけて、その穴を通して腹腔鏡や様々な手術器具をお腹の中に入れることで手術を行います。
胃の大彎側と呼ばれる外側を切除して、胃を細長く袖状に形成(スリーブ)します。これにより胃の容量は約1/10に減少します。非常に単純で簡便な術式ですが、本手術にも他の様々な手術と同様にいろいろなメリットとデメリットがあります。
メリット:腹腔鏡下スリーブ状胃切除術は胃を細くすることで食事量が制限する手術であり、良好な体重減少効果が得られる一方で、食べ物は通常通り消化管を通過することで消化吸収され、術後も胃や胆道の内視鏡検査が可能です。また、日本においても最も行われている減量手術であり比較的安全に行えます。
デメリット:胃を細長く切除してしまうので、一度切除してしまうと元に戻すことはできません。さらに、術後は食事が通る部分が狭くなるため、吐き気や逆流性食道炎・嘔吐がみられることがあります。栄養吸収に関する障害はありませんので、少量ずつ時間をかけて食事を摂取すれば食事は可能で、リバウンドする可能性があります。
減量・代謝改善手術の効果
海外からの報告では、減量・代謝改善手術を受けた方と内科的な治療を行った方で経過を見た場合、長期的には内科的治療は体重減少効果が少なく、外科的治療例では長期的な体重減少が得られることが報告され、さらに外科的治療を受けられた方は死亡率も低下するという結果がでています。さらに、術式によって差はありますが、糖尿病・高血圧・脂質異常症・睡眠時無呼吸症候群も改善することが報告されています。
これらから、減量・代謝改善手術は減量効果のみでなく、肥満に伴う様々な関連疾患に対しても優れた効果を発揮することがわかります。しかし、これら肥満関連疾患に対する有効性は手術をうけるだけで全てが得られるわけではなく、術後長期にわたり経過をみることができる体制のうえになりたっていることも重要です。
減量・代謝改善手術の適応
当院が導入している腹腔鏡下スリーブ状胃切除術の適応は、保険診療上の適用に従っています。
手術適応はBMI(Body Mass Indexとは、体重と身長から算出される肥満度を表す体格指数です。BMI = 体重kg ÷ (身長m)2で計算されます。)

ただし、手術適応に該当しても下記のような場合には手術の適応は難しくなります。
(1)手術や麻酔自体が危険な場合(重症の心臓病や肺疾患などを合併している)
(2)肥満の原因が内分泌疾患や薬物による二次性肥満の場合
(3)薬物依存(アルコール依存も含む)がある場合
(4)神経・精神の疾患があり治療を受けている場合
(5)過去に開腹手術などを受けていて高度の癒着が予想される場合
(6)その他、外科的治療が困難か危険と判断された場合
手術の可否に関しては減量・代謝改善手術外来で診察・検査をさせていただいた後に判断させていただきます。
減量・代謝改善手術に伴う合併症
腹腔鏡下スリーブ状胃切除術の合併症は決して多くありませんが、以下に示すような合併症があります。
- 深部静脈血栓症、肺塞栓症・肺梗塞(0.5〜4%):手術中から間欠的下肢圧迫をおこない予防するとともに、必要に応じて抗凝固治療をおこなって予防します。
- 呼吸不全・肺炎・無気肺::重篤な場合人工呼吸器の使用が必要な場合があります。
- 消化管出血・腹腔内出血:診断のためには内視鏡検査やCT検査が必要で、出血が多い場合には輸血が必要なこともあります。
- 縫合不全(0〜5%):難治性のことが多く、再手術が必要とされています。
- スリーブの狭窄・捻れ:内視鏡的に拡張治療をおこなう場合があります。
- 腸閉塞(1〜5%):癒着により腸の流れが悪くなることがあります。これにより、食事の開始が遅れ、治療用の経鼻チューブ挿入が必要となる場合があります。
- 逆流性食道炎:内服治療が必要なこともありますが、多くの方は軽度の逆流が生じるとされています。このため手術前に重度の胃食道逆流がある場合にはスリーブ手術は行わないことがあります。
- 栄養吸収障害:術後は外来で定期的に検査等を行い栄養状態の評価をおこないます。
- 腹壁創部感染
- 皮下気腫:手術で使用する気腹の炭酸ガスが皮膚の下に入り込んでしまうことがありますが、多くの場合自然に吸収され治癒します。
- 腹壁瘢痕ヘルニア(15〜20%):腸閉塞の原因になることがあるので、修復する再手術が必要となることもあります。
- その他:心筋梗塞・脳梗塞など
これら様々な合併症が生じると入院期間が延長することがあります。
手術に伴う危険性(死亡率)
海外の成績では、腹腔鏡下スリーブ状胃切除では0.2%程度の死亡率と報告されていますが、日本では外科手術施行例が少なくまだ十分な集計がなされていません。
減量・代謝改善手術以外の手術でも一定の頻度で手術死亡は起こることがあり、決して全ての手術が安全であるとは言えません。しかし、減量・代謝改善手術が対象としている高度肥満症の方では、数年来にわたり経過をみていると手術により減量が可能であった方は手術による死亡を含めても、手術を施行していない方に比べて死亡率が1/9に下がることが知られています。このことが減量・代謝改善手術が患者さんの命を守ることについての有用性を示しています。
減量・代謝改善手術に関連する診察・検査
■ 減量・糖尿病手術外来診察
身長・体重の評価,肥満関連合併症の有無,肥満症によるQOL低下の有無,これまでの治療経過など多岐にわたって問診し,患者さんが減量手術の適応があるかを判断します。また,どうして減量手術を受けたいのか(動機・減量の意思)についてもお聞きするとともに,減量手術のメリット・デメリットについて説明し患者さんが納得して選択できるようにお手伝いします。
■ 採血検査・呼吸機能検査・心電図検査・心臓超音波検査
全身麻酔下に手術をするにあたり、手術施行可能かの臓器機能を評価するために様々な検査を行います。
■ 腹部CT検査
手術をするにあたって,皮下脂肪量や内臓脂肪量および肝臓の大きさを評価します.脂肪肝などがある方は,多くの場合,肝臓が大きく,手術をするうえで視野の妨げとなることがあります。
■ 上部消化管内視鏡検査
食道裂孔ヘルニアや逆流性食道炎などの有無,胃病変の有無を確認します.手術後も場合により,内視鏡を行うことがあります。
減量・代謝改善手術チーム
減量・代謝改善手術チームは肥満症に対する外科治療(減量・代謝改善手術)を行うための多職種で構成される専門医療チームです。肥満症は治療に困難をきたすことが多く、医師(外科医・内科医)だけでなく管理栄養士、看護師、理学療法士などが中心となった総合的な治療が必要です。減量・糖尿病手術チームは初診から術前、入院、術後フォローと連続して患者さんに関わることで、個々の患者さんに合わせて最善の結果がでるようサポートすることを目的としています。

減量・糖尿病手術チームの構成と活動
■外科
減量外科を専門とした医師が外来ならびに手術を担当します。腹腔鏡手術ならびに胃外科に習熟した外科医により、安全で質の高い治療を提供します。
■内分泌代謝内科
糖尿病、肥満症治療に習熟した医師が外来を担当します。本治療の中心的存在であり、手術適応判断、術前治療、周術期、術後治療と包括的に患者さんを診療します。また、「肥満症治療薬」による治療は内科が行います。
■栄養科
肥満症治療、減量外科治療に精通した管理栄養士が担当します。手術を含めた治療を成功に導くための食生活改善の指導を行います。術前減量から術後食事管理まで常に患者さんと関わります。
■看護部
手術のための入院は外科病棟で行い、糖尿病に対する血糖管理も含め安全な周術期管理を行うことを目指します。入院治療全体を包括的に管理します。
■理学療法士
効果的な減量維持のためには運動療法は欠かせません。このことを目標に患者さん個人個人に応じた運動療法を提案し減量をサポートします。
当院の減量・糖尿病手術チームの目標
- 肥満症に悩む患者さんが、納得して適切な治療を選択できること
- 手術に必要な術前準備ができること
- 食事療法、運動療法、生活習慣の改善を行うこと
- 手術を安全に行うこと
- 長期的な術後フォローを行い、治療効果を維持すること
が挙げられます。チームメンバーがそれぞれの専門性を生かして患者さんに関わることで、術前の減量・管理から外科的治療、さらに術後の生活までをスムーズに移行できるようにします。
減量患者会「すまいる会」
減量手術の患者会は、減量手術を実際に受けた方だけでなく、減量手術を考えておられ興味のある方、減量手術を考えていなくても減量についてさまざまな情報を知りたい方、などが集まって減量についての情報や減量手術を受けられた方の体験談を共有する場です。
患者会に参加するメリットとしては同じような経験を有する方と話をすることで、減量に対するモチベーションの向上が得られます。さらに、手術を考えておられる方は実際に手術を受けられた方の話を聞くことで、安心して手術を受けることができます。管理栄養士から食事管理に関する知識や、理学療法士からは様々な運動プログラムなどの解説があり、減量に関するこれまで知らなかった知識を得ることができます(図8:減量患者会)。

当院では減量患者会を年4回開催しており、開催予定や参加申し込みはホームページ上に掲載しております。減量手術の患者会に参加することで、減量に関する有益な情報を得ることができます。興味がある方は、是非減量患者会に参加してみてください。
最後に
減量・代謝改善手術の目的は、食べられなくする事ではありませんし、もちろん楽をして痩せようとすることではありません。さらに、食べても太らなくする事でもありません。術後も無理に食事をしようと思えば可能です。あまり食べたくなくなる、食べても直ぐおなかが一杯になるようにする事で減量効果を得ることを目的としています。このため手術後も外来通院になった後は患者さん自身が食事制限に対する努力が必要です。減量・代謝改善手術で体重減少を得られた方は、これまでの多くの研究によると、糖尿病、高血圧、高脂血症、脂肪肝、胃食道逆流、睡眠時無呼吸症候群、痛風、変形性関節症(膝の痛み)などの様々な肥満に関連した疾患が劇的に改善するか完治する方もおられることが報告されています。更には心血管疾患による死亡率も減量手術により減少することが明らかになり、減量・代謝改善手術が単なる体重を減らすための手術ではなく、手術により様々な疾患の治療もできる手術であることを示しています。
減量・代謝改善手術に携わる外科医は、減量・代謝改善手術による肥満治療が治療費の総額を減らし、生命を脅かす様々な関連疾病をも治療することで、新しい社会生活を提供するのに最も効果的な手段であると考えています。最近では糖尿病や睡眠時無呼吸症候群の治療に携わる内科医も本術式の有効性を認識し、治療法のひとつとして認める方が増えてきています。
つまり、減量・代謝改善手術は、あなたの人生を変える事が出来る手段なのです。
減量・代謝改善手術外来は毎週木曜日午前(担当医:外科 竹村・瀧井、内科:佐久間)で行っております。本手術に関して興味のある方や話しを聞いてみたい方は下記に連絡をいただければ外来予約が可能です。
問合わせ先:南大阪病院外来予約センター
受付時間:平日:8:30〜17:00 ・土曜日:8:30〜15:00
連絡先:予約センター:06-6683-9416
